
Je kan dit artikel uitzonderlijk gratis lezen. Niet alle artikels van Apache over het coronavirus zijn gratis te lezen. We vinden het wel belangrijk dat iedereen correct geïnformeerd wordt over het virus.
Wil jij ook de andere artikels kunnen lezen en onze kritische en diepgravende journalistiek mee mogelijk maken? Word dan lid van Apache. Ben je al lid? Deel dit artikel gerust met je vrienden en familie, zodat ook zij breed geïnformeerd worden.
Mochten we drie maanden terug de mensen en de middelen hebben gehad om te doen wat we vandaag kunnen, dan was een lockdown mogelijk vermeden. Onder meer het Franstalig gezicht van de strijd tegen het coronavirus, microbioloog Emmanuel André maakt die analyse al herhaaldelijk hardop.
Welke lessen kunnen we daaruit trekken en hoe vermijden we dat het in deze tweede fase nodeloos fout loopt?
Quarantaine
De voorbije negen weken was het aantal ziekenhuisopnames de beste – zeg maar de enige echte – parameter die we hadden om de evolutie van de epidemie, veroorzaakt door het SARS-CoV-2 coronavirus, in ons land op te volgen.
Bij gebrek aan voldoende mensen en middelen restte ons half maart maar één oplossing: quarantaine
Intussen liggen de kaarten anders. De acute overbelasting van ziekenhuizen is voorbij, de diensten intensieve zorgen zien het aantal Covid-19-patiënten langzaam teruglopen en ook het aantal ziekenhuisbedden met patiënten besmet door het virus zakte deze week onder de psychologische drempel van 2.000.
Dat we al die tijd moesten terugvallen op cijfers over ziekenhuisopnames had veel te maken met zaken die we bij de uitbraak van de epidemie ontbeerden, maar waar we intussen gelukkig wel over beschikken: voldoende testmateriaal en contactonderzoekers.
Het is een even pijnlijke als kostelijke vaststelling, maar mochten we drie maanden terug het testmateriaal en het legertje contactonderzoekers ter beschikking hebben gehad dat we vandaag hebben, dan hadden we een lockdown mogelijk kunnen vermijden. Bij gebrek aan voldoende mensen en middelen restte er half maart echter maar één oplossing: quarantaine.
Het wordt hopelijk een van de grote lessen die we straks trekken uit deze crisis: investeren in preventieve geneeskunde en zorg loont. In dit concrete geval zou een snel mobiliseerbaar legertje contactonderzoekers, samen met voldoende test- en medisch beschermingsmateriaal ons mogelijk duizenden levens en miljarden euro’s hebben bespaard.
Samenspel
Vier maanden internationale ervaring met Covid-19 toont dat de ernst van de uitbraak – zeg maar het aantal initiële infectiehaarden – en de snelheid waarmee die vervolgens in kaart en onder controle konden worden gebracht, bepalend zijn geweest voor de heftigheid waarmee SARS-CoV-2 in verschillende landen en regio's toesloeg.
Landen die van meet af aan over meer testcapaciteit en contactonderzoekers beschikten, kunnen vandaag veel betere cijfers voorleggen
Het samenspel van die factoren maakte dat sommige landen veel erger zijn getroffen dan andere. Bepaalde landen en regio’s – zoals Wuhan in China of Italië – werden in snelheid genomen waardoor het virus veel breder verspreid raakte en contactonderzoekers meteen overrompeld werden door het grote aantal besmettingen.
Ook in België moesten de bestaande contactonderzoekers al na enkele dagen de handdoek in de ring werpen: te veel besmettingen op korte tijd, onvoldoende testcapaciteit en vooral: slechts een paar tientallen contactonderzoekers om alles in kaart te brengen.
Andere landen die van meet af aan over meer testcapaciteit en contactonderzoekers beschikten, of die initieel gewoon minder besmettingen binnen kregen, kunnen vandaag veel betere cijfers voorleggen.
Ook al blijven de gegevens over het aantal dodelijke slachtoffers moeilijk vergelijkbaar, landen als Duitsland, maar vooral ook enkele Zuidoost-Aziatische landen deden het stukken beter. Zij hadden lessen getrokken uit de SARS-epidemie in 2002-2003 en stonden min of meer paraat.
Limieten
Landen als bijvoorbeeld Singapore, Taiwan of Zuid-Korea slaagden er zelfs in om in een eerste fase, zonder verregaande lockdownmaatregelen, het virus binnen de perken te houden. In belangrijke mate dankzij uitgebreid testen en doorgedreven contactonderzoek, bleef het aantal overlijdens er relatief beperkt.

Daarbij werd gebruik gemaakt van ‘digital tracing’: apps om contacten tussen mensen in kaart te brengen. De focus van de media lag daarop, maar parallel stond er ook (en vooral) een legertje contactonderzoekers klaar die ‘old school’ mee de contacten in kaart brachten en zo de epidemie in de kiem smoorden.
Toch stoot het systeem ook daar op zijn limieten. Daar kunnen we dus lessen uit trekken. In Singapore bijvoorbeeld werd een tweede (bescheiden) heropflakkering van het virus over het hoofd gezien. De basis daarvan situeert zich in de barakken waar buitenlandse werkkrachten in mensonterende omstandigheden samenleven. Blijkbaar viel die groep niet onder de radar van de Singaporese overheid.
Ook in Zuid-Korea zou de verklaring voor een – ook hier al met al bescheiden – heropflakering heel specifiek zijn. Het contactonderzoek botste er op zijn limieten door de bestaande homohaat. Een reeks besmettingen werd gelieerd aan een man die tijdens een avondje uit een aantal gay bars bezocht. De vrees om zich te outen als homo in Zuid-Korea deed het contactonderzoek stokken.
Het zijn voorbeelden die aangeven hoe zelfs goed geölied contactonderzoek geconfronteerd wordt met allerlei sociale beperkingen. Daar kunnen en moeten we ons van bewust zijn.
Beter laat dan nooit
In België staat intussen een legertje van zo’n 2.000 contactonderzoekers klaar om nieuwe besmettingen en contacten in kaart te brengen. Ook de testcapaciteit is gevoelig uitgebreid.
Ervaringen in Singapore en Zuid-Korea leren ons dat zelfs goed geölied contactonderzoek geconfronteerd wordt met allerlei beperkingen
Onze ziekenhuizen konden op zeer korte tijd voldoende beschikbare bedden op intensieve zorgen voorzien en hun werking bijna van de ene op de andere dag compleet over een andere boeg gooien. Het samenstellen van een uitgebreide ploeg contactonderzoekers en het op peil brengen van de testcapaciteit duurde echter veel langer.
Waarom? Het is een vraag die hopelijk snel een antwoord krijgt. Aan de goede wil van de betrokken diensten lag het alleszins niet. Daar werd de voorbije weken met man en macht gewerkt. De politieke wereld kan ook bezwaarlijk stellen dat het probleem niet eerder werd aangekaart. Net zoals de aanpak van de crisis in de woonzorgcentra – waar een schromelijk tekort aan beschermend materiaal slachtoffers maakte - kon en moest het sneller en beter.
Beter laat dan nooit, natuurlijk. Vandaag zouden we klaar staan om nieuwe besmettingen in kaart te brengen, de contacten op te sporen en uitvoerig te testen.
Hoeveel?
Hoeveel contactonderzoekers en testmateriaal hebben we nodig om die opdracht goed uit te voeren en de epidemie verder terug te dringen? Misschien lijkt 2.000 een enorm aantal, maar of het volstaat, is nog maar de vraag.
Het antwoord valt of staat in belangrijke mate met ons gedrag. De regels rond physical distancing blijven een conditio sine qua non. Want of er nu 20 of 2.000 contactonderzoekers klaar staan, als het aantal infecties terug een exponentiële groei vertoont, is het een kwestie van tijd vooraleer ook een uitgebreidere werking overspoeld raakt. In dat geval lijkt een herhaling van wat begin maart gebeurde onafwendbaar.
Zover hoeft het niet te komen. De George Washington University in de Verenigde Staten lanceerde recent een website waarop de verschillende staten kunnen zien hoeveel contactonderzoekers ze nodig hebben om de epidemie onder controle te brengen en houden.
Dat aantal hangt af van hoe verspreid het virus is, maar bijvoorbeeld ook van de samenstelling van de bevolking, en van een aantal geografische factoren.
Ook het European Centre for Disease Prevention and Control (ECDC) zette – nota bene al begin maart – een document online waarin de professionele voorwaarden en het aantal noodzakelijke werkuren worden opgelijst om op een adequate wijze aan contactcontrole te doen.
Reproductiecijfer
Een interessant onderzoek dat werd gepuliceerd in The Lancet toont een wiskundig model. Dat geeft aan onder welke omstandigheden uitgebreid contactonderzoek en de bijhorende tests succesvol zijn om een nieuwe uitbraak in de kiem te smoren.
De parameters die de onderzoekers in hun model stopten, zijn uitgebreid, maar alles vertrekt bij het percentage van de ‘gevaarlijke contacten’ dat wordt ontdekt door de contactonderzoekers wanneer ze de contacten van een besmet persoon in kaart brengen. Het spreekt voor zich dat hoe hoger dat percentage is, hoe beperkter de verspreiding verder loopt.
Daarnaast zijn de belangrijkste parameters het aantal nieuwe besmettingen dat opduikt, en het fameuze reproductiecijfer R. Dat cijfer geeft aan hoeveel mensen er door één persoon worden besmet. Met een R kleiner dan 1 sterft de epidemie langzaam maar zeker uit, maar een R van bijvoorbeeld 2,5 of 3 zorgt voor een exponentiële groei.
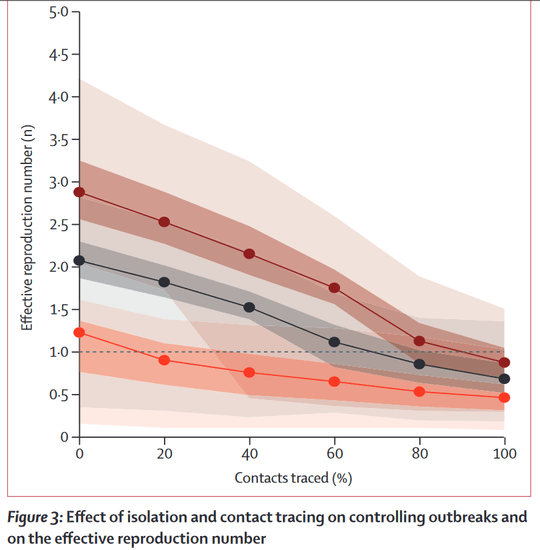
In de hiernaast opgenomen grafiek is de stippellijn van belang: de curve onder die stippellijn (die het reproductiecijfer 1 aangeeft) krijgen is het ultieme doel. Als het reproductiecijfer bijna 3 is (de donkerbruine lijn) dan moeten contactonderzoekers 90% van de gevallen in kaart krijgen om de curve onder de stippellijn te duwen. Dat is quasi ondoenbaar.
Is het reproductiecijfer iets meer dan 2 (zwarte lijn) dan moeten contactonderzoekers ongeveer 70% van de contacten in kaart kunnen brengen.
Een reproductiecijfer dat een beetje hoger ligt dan 1 is relatief makkelijk (opnieuw) onder de stippellijn te krijgen. Dat lukt met het in kaart brengen van 20% van de contacten.
Wuhan
Blijft de vraag hoeveel contactonderzoekers daarvoor nodig zijn. In de Chinese stad Wuhan, waar de epidemie haar basis heeft, werkten contactonderzoekers aan een zeer hoge snelheid, vergeleken met wat andere landen aangeven. Voor het in kaart brengen van één besmette persoon waren er één dag lang vijf contactonderzoekers nodig.
Hoewel onze testcapaciteit gevoelig is opgedreven en huisartsenpraktijken de routine stilaan in de vingers krijgen, blijft het testen een gigantische logistieke operatie die haar limieten heeft
Veel hangt natuurlijk af van het aantal contacten van een besmet persoon, maar aan een regime van 300 nieuwe besmettingen per dag – zoals we in België intussen hebben – zouden we dus 1.500 contactonderzoekers nodig hebben.
Een aantal besmettingen wordt nog steeds geconstateerd in woonzorgcentra. De contacten van die mensen zijn wellicht makkelijker in kaart te brengen. Al werken contactonderzoekers natuurlijk ook geen 7 dagen op 7. Dat maakt dat de 2.000 mensen die nu in dienst zouden zijn in deze fase van de epidemie theoretisch gezien moeten volstaan.
Groot genoeg?
Een cruciaal onderdeel van het contactonderzoek is natuurlijk het testen van de personen waarmee de besmette persoon in contact is geweest. Idealiter worden al die contacten zeer snel getest zodat ze in het beste geval slechts tijdelijk in quarantaine moeten.
Tussen droom en daad staat de realiteit. Hoewel onze testcapaciteit gevoelig is opgedreven en huisartsenpraktijken de routine stilaan in de vingers krijgen, blijft het testen een gigantische logistieke operatie die haar limieten heeft.
In de Verenigde Staten publiceerde de National Association of County and City Health Officials op 16 april een richtlijn over het aantal benodigde contactonderzoekers. Zij gaan er vanuit dat gemiddeld 30 onderzoekers per 100.000 inwoners moet volstaan. Volgens die logica zouden we voor 11,5 miljoen Belgen 3.450 contactonderzoekers nodig hebben. Die hebben we vandaag niet.
En zo komen we terug bij de hamvraag: wordt er voldoende geïnvesteerd in contactonderzoeken en corona-testen? Dat er intussen grote inspanningen zijn gedaan staat buiten kijf. Of ze groot genoeg zijn, zal snel blijken.




